1. QU’EST-CE QUE L’AUTO-STIGMATISATION ?
Selon Kelly Moore et ses collaborateurs, l’auto-stigmatisation est l’ensemble des processus au travers desquels la stigmatisation vécue impacte l’image de soi.
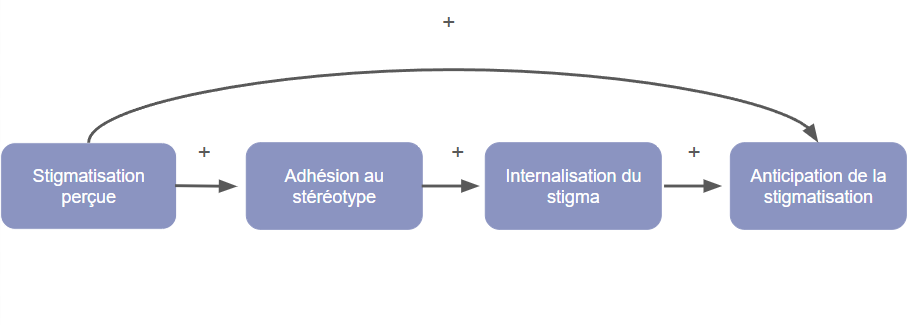
C’est un processus complexe composé de plusieurs composantes qui se nourrissent les unes des autres.
La première composante est la stigmatisation perçue. Elle est l’une des composantes les plus importantes, car elle détermine le degré d’intériorisation et d’anticipation de la stigmatisation.
La stigmatisation perçue va ensuite mener à l’adhésion aux stéréotypes. Plus l’appartenance à un groupe stigmatisé est liée à des facteurs jugés comme contrôlables (consommation de substances, incarcération, etc…), plus l’adhésion aux valeurs et croyances négatives de sa stigmatisation va être forte. Elles vont être perçue comme vraies, mettant alors en danger l’image de soi.
Si l’adhésion au stéréotype a eu lieu, la personne stigmatisée va alors avoir deux choix : éloigner son identité de celle de son groupe minoritaire, quitte à y laisser une part de son identité, afin de préserver son image de soi, ou internaliser le stigma et se l’appliquer, mettant plus facilement en place des comportements en accordance avec les stéréotypes.
En agissant ainsi, ils vont petit à petit miner leur image et estime d’eux-mêmes, mais également s’attendre à plus de stigmatisation. C’est la quatrième composante de l’auto-stigmatisation : l’anticipation de la stigmatisation. Les personnes victimes de stigmatisation vont être constamment dans l’attente et l’anticipation de plus de stigmatisation. Cette forme d’anxiété est source de beaucoup de stress et de biais de confirmation. L’anticipation de la stigmatisation a uniquement besoin que la stigmatisation soit perçue pour apparaître, mais elle se renforce également de la stigmatisation intériorisée.
2. QUEL EST L’IMPACT DE L’AUTO-STIGMATISATION ?
L’auto-stigmatisation est un processus particulièrement vicieux qui a de nombreuses conséquences négatives dans la vie des personnes qui en souffrent.
La première et plus importante d’entre elles est le stress qu’elle apporte. Les personnes avec de hauts niveaux d’auto-stigmatisation vivent dans l’anticipation permanente d’expériences négatives. Ce genre de stress a été corrélé à de plus grandes chances de développer un trouble anxieux, notamment d’anxiété sociale ou d’anxiété généralisée dans ce cas là, ainsi que de plus grandes chances de développer un trouble de l’humeur.
Viennent ensuite les conséquences de la stigmatisation intériorisée. En appliquant les croyances et stéréotypes négatifs à sa personne, on observe de plus grandes chances de mettre en place des comportements qui vont venir valider ces stéréotypes et miner l’estime de soi. De plus, une forte stigmatisation intériorisée va venir créer des biais cognitif de validation qui vont renforcer les stéréotypes et rendre plus difficile d’en sortir.
Ceci est particulièrement grave dans le cadre d’une stigmatisation intériorisée autour d’une pathologie psychique. On court alors le risque de refuser de s’engager dans une thérapie ou un traitement en pensant que cela ne servira à rien, que l’état mental empire et donc de mener à des troubles encore plus sévères.
De plus, comme mentionné précédemment, la stigmatisation intériorisée dégrade continuellement l’estime de soi et le sentiment d’efficacité personnelle, menant à un sentiment d’impuissance et d’inutilité de plus en plus élevé, un autre facteur participant à l’apparition de troubles anxio-dépressifs et au retrait du processus thérapeutique.
Un autre risque est présent si le stigma n’est pas intériorisé. Comme mentionné plus haut, si le stigma n’est pas intériorisé, la personne stigmatisée va s’éloigner au maximum du reste du groupe stigmatisé auquel elle appartient, afin de ne pas associer son image personnelle et celle stéréotypée négativement de ce groupe.
Cela a deux conséquences : la première est de se couper d’une partie de son identité et donc de ne jamais pouvoir s’exprimer complètement, ce qui peut mener à une forte frustration et à une détérioration de l’image de soi.
La deuxième conséquence est l’isolement social. Là où il est courant de trouver beaucoup d’entraide et de soutien entre membres d’un groupe stigmatisé, en s’éloignant de ce groupe, les personnes qui refusent d’intérioriser le stigma se retrouvent souvent sans groupe de soutien, et également éloignée du groupe majoritaire qui peut les exclure à cause de leur statut. Ces personnes se retrouvent alors entre deux eaux, “pas assez” minoritaires pour profiter de la protection de leur groupe mais “trop” minoritaires pour s’intégrer dans le reste de la société. Cet isolement a évidemment des conséquences délétères sur la santé mentale.
3. QUI EST CONCERNÉ PAR L’AUTO-STIGMATISATION ?
N’importe quelle personne victime d’une forme de stigmatisation à cause d’une caractéristique interne ou externe peut souffrir d’auto-stigmatisation. Cependant, certains groupes minoritaires en sont particulièrement victimes, avec des conséquences régulièrement documentées dans la littérature. En voilà une liste non exhaustive.
Les personnes racisées : Les personnes qui ne sont pas perçues comme blanches ou caucasiennes souffrent souvent de nombreuses discriminations sociales et institutionnelles. De nombreux stéréotypes racistes et xénophobes autour de la criminalité notamment participent à l’auto-stigmatisation de ce groupe. Il est important de noter que même si il ne s’agit pas du seul facteur, ce genre de stéréotypes peut entretenir des prophéties auto-réalisatrices.
La communauté LGBTQ+ : Les personnes qui ne sont pas hétérosexuelles et cisgenres (c’est à dire les personnes transgenre, dont le genre ne correspond pas à celui qui a été assigné à la naissance) sont sujette à une discrimination et une stigmatisation extrêmement violente (et en augmentation en France depuis 2013). De nombreux stéréotypes et idées reçues basées sur des croyances misogynes viennent construire l’image stigmatisée de cette communauté. L’isolement social que l’auto-stigmatisation peut amener est particulièrement dangereux quand on sait qu’ entre 17 et 41% des jeunes de cette communauté seront amenés à être sans abri au cours de leur vie.
Les personnes souffrant de troubles psychologiques : Les troubles psychiatriques apportent largement leur lot de souffrance et de difficultés intrinsèques à l’impact qu’elles ont sur le fonctionnement global de l’individu. Cependant, le regard de l’autre et la stigmatisation des troubles mentaux participe à renforcer cette souffrance. L’auto-stigmatisation liée aux troubles psychologiques est liée à des niveaux plus faibles d’efficacité personnelle perçue, d’estime de soi et une plus mauvaise adhésion au traitement et à la thérapie, avec le risque que la pathologie s’aggrave ou que des comorbidités se développent.
Les personnes anciennement incarcérées : Une personne condamnée à une peine de prison a environ 60% de risques de récidiver à sa sortie, plus d’une chance sur deux. De nombreux facteurs expliquent ce score et l’auto-stigmatisation en fait partie. Celle-ci peut amener des croyances comme “Délinquant un jour, délinquant toujours”, et, par le biais de l’internalisation du stigma, renforcer l’identité de délinquant ou criminel afin de se rapprocher du groupe partageant son expérience. En diminuant le sentiment d’efficacité personnelle, on court aussi le risque de diminuer les efforts liés à la réinsertion car aucun changement positif n’est perçu comme possible et les biais de perception renforcent ces croyances à chaque interaction perçue comme négative et liée à l’expérience de l’incarcération.
4. QUE FAIRE CONTRE L’AUTO-STIGMATISATION ?
Il est important de bien identifier les populations susceptibles de souffrir d’auto-stigmatisation afin de pouvoir l’évaluer et proposer une prise en charge adaptée.
Une thérapie cognitive et comportementale sera une première intention de traitement adaptée afin de modifier les schémas et les croyances associées à la stigmatisation et prévenir une future internalisation du stigma et une future adhésion au stéréotypes. Les personnes appartenant à un groupe minoritaire n’adhérant pas aux stéréotypes discriminants ont moins de risques associés à la stigmatisation. Il sera également important de travailler sur l’anticipation de la stigmatisation car celle-ci peut uniquement reposer sur la stigmatisation perçue. Un travail sur les biais de perception sera important.
Au-delà du travail cognitif, un travail comportemental pour sortir des prophéties auto-réalisatrices et maintenir des comportements sains et renforçant une bonne image de soi et le sentiment d’efficacité personnelle.
Il est également important d’encourager une personne souffrant d’une forme de stigmatisation à trouver un groupe de soutien qui partage son expérience, afin de former une protection et un soutien social.
Enfin, lorsqu’une personne vous rapporte une expérience de stigmatisation, ou que vous savez qu’elle fait partie d’un groupe minoritaire, il est important de faire preuve de hauts niveaux de bienveillance et de s’assurer de ne pas porter de jugements qui pourraient renforcer l’auto-stigmatisation.


